Was sind SMA?
SMA sind Autoantikörper, die sich gegen Zellen der glatten Muskulatur des Menschen
richten. Daher haben diese Antikörper ihren Namen.
Man teilt die Muskulatur des Menschen nach dem Aussehen im Mikroskop in glatte und
quergestreifte. Quergestreifte Muskulatur ist, was man im allgemeinen Sprachgebrauch als
Muskulatur bezeichnet. Die glatte Muskulatur ist z.B. in der Darmwand, Harnblase, in der
Gebärmutter oder in Gefäßwänden.
Genauer betrachtet, richten sich SMA gegen bestimmte Bestandteile der glatten Muskelzelle.
Die wichtigsten SMA richten sich gegen Aktin-Fäden. Diese Aktin-Fäden
befinden sich nicht nur in der glatten Muskelzelle, auch in anderen Geweben wie z.B. Leber
und Nierengewebe sind sie nachweisbar.
Was sind Autoantikörper?
Normale Antikörper sind dazu da, um Viren, Bakterien oder andere Infektionserreger
beseitigen zu helfen. Aus letztlich noch ungeklärten Gründen produzieren unsere
Abwehrzellen aber manchmal Antikörper, die sich gegen uns selbst richten. Man nennt
solche Antikörper Autoantikörper (griechisch autos: selbst).
Krankheiten, bei denen sich das Immunsystem gegen den eigenen Körper richtet, nennt man Autoimmunkrankheiten.
Man findet Autoantikörper im Blut bei verschiedensten Autoimmunkrankheiten
("Rheuma", Systemischer Lupus Erythematodes, Schilddrüsenentzündungen...).
Manche Autoantikörper sind die Ursache der Erkrankung, bei der man sie findet, manche
sind nur Begleiterscheinung. Bei vielen weiß man es nicht sicher. SMA dürften nur eine
Begleiterscheinung der autoimmunen Hepatitis darstellen.
Wann treten SMA im Blut auf?
In der Blutflüssigkeit findet man SMA bei verschiedenen Erkrankungen (siehe
unten). Wichtig ist ihr Vorkommen bei der sog. autoimmunen Hepatitis
(auch Autoimmunhepatitis genannt). Die autoimmune Hepatitis ist eine Entzündung der
Leber, die vom eigenen Immunsystem verursacht wird. Sie ist also eine Autoimmunerkrankung.
SMA können aber auch bei anderen Erkrankungen oder auch ohne nachweisbare Erkrankung,
also auch beim Gesunden auftreten. Die Bedeutung eines positiven SMA-Befundes muss daher
im Zusammenhang mit den übrigen Befunden des Patienten beurteilt werden.
Wann werden SMA
bestimmt?
Wenn Verdacht auf eine autoimmune Hepatitis oder eine andere
Autoimmunerkrankung mit Leberbeteiligung besteht.
Ergeben eine Routineuntersuchung oder Beschwerden des Patienten den Verdacht auf
eine chronische (=langandauernde) Lebererkrankung, wird man zuerst nach einer infektiösen
Hepatitis (vor allem Typ B und C) und anderen häufigen Lebererkrankungen fahnden. Ergeben
sich darauf keine Hinweise, wird man verschiedene Autoantikörper, darunter auch die SMA
bestimmen.
Bestimmung von SMA im Blut
|
| Die Blutflüssigkeit des Patienten wird auf einen
Organschnitt (Beispiel unten: Nagetier-Magen) aufgebracht. Sind SMA in der
Blutflüssigkeit, werden sich diese auf die glatten Muskelfasern des Magens setzen. In
einem 2. Schritt macht man die Antikörper durch eine grüne Fluoreszenzmarkierung
sichtbar und kann dann im Mikroskop das typische Muster sehen. |
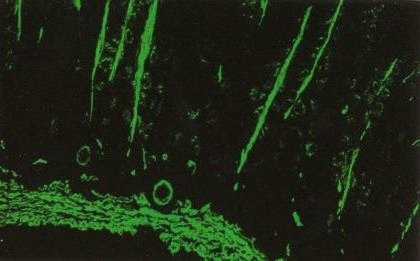
|
| Am deutlichsten wird links unten die Muskelschicht der
Magenwand. Runde bis ovale Strukturen sind angeschnittene Blutgefäße. Die langen,
streifigen Strukturen sind Aktin-Fäden, die in der Schleimhaut des Magens sind. An
diesem Muster erkennt man, dass SMA in der Blutflüssigkeit des Patienten sein müssen. |
Man bestimmt normalerweise nicht nur SMA
SMA werden vorwiegend im Rahmen der Abklärung einer Leberschädigung gemessen. Dabei
sucht man nach Virus-Infektionen der Leber, nach Medikamenteneinnahme und nach bestimmten
Erbkrankheiten. Weiters werden verschiedene Autoantikörper wie SMA, ANA, SLA-LP, LKM, AMA und ev. ANCA, ASGPR sowie LC1 im Blut bestimmt*.
Bei Verdacht auf autoimmune Hepatitis wird im Blut des Patienten nach den
Autoantikörpern gesucht, die bei der autoimmunen Hepatitis und ähnlichen Erkrankungen
häufig vorkommen. Das hilft bei der Diagnose. Außerdem kann man die autoimmune Hepatitis
mit Unterstützung der Antikörperbefunde in drei Typen einteilen (I, II und III).
* Abkürzungen
der Autoantikörper |
| |
ANA |
|
- |
|
Antinukleäre Antikörper |
| SMA |
|
- |
|
Smooth muscle
antibodies / Antikörper gegen die glatte Muskulatur |
| SLA |
|
- |
|
Soluble liver
antigen antibodies / Antikörper gegen lösliches Leberantigen
(ident mit LP) |
| LKM |
|
- |
|
Liver kidney
microsomal antibodies - Antikörper gegen Leber- und Nierenmikrosomen |
| ASGPR |
|
- |
|
Antikörper gegen Asialoglykoprotein
Rezeptor |
| ANCA |
|
- |
|
Anti neutrophil
cytoplasmic antibodies / Anti neutrophile
zytoplasmatische Antikörper |
| AMA |
|
- |
|
Antimitochondriale
Antikörper |
| LP |
|
- |
|
Liver-Pancreas
Antigen Antibodies - Antikörper gegen Leber-Bauchspeicheldrüsen Antigen
(ident mit SLA) |
| LC1 |
|
- |
|
Liver cytosolic
protein antibodies - Leber Zytosolprotein-Antikörper |
Was sagt der SMA Wert aus?
Im Rahmen der Abklärung einer Lebererkrankung hilft die Bestimmung verschiedener
Autoantikörper (zu denen auch SMA-Antikörper gehören), die richtige Diagnose zu
stellen.
- SMA negativ
Findet man keine SMA, ist der SMA Befund also negativ, dann ist eine autoimmune
Hepatitis etwas unwahrscheinlicher, weil man bei ca. 70% aller autoimmunen
Hepatitis-Fälle SMA nachweisen kann. Findet man auch sonst keine typischen
Autoantikörper (ANA, SLA, LKM, ASGPR, ANCA, AMA, LC1), dann ist eine autoimmune Hepatitis
schon sehr unwahrscheinlich, wenn auch nicht völlig ausgeschlossen.
- SMA positiv
Findet man SMA im Blut des Patienten, dann ist, wenn andere Lebererkrankungen
ausgeschlossen wurden, eine autoimmune Hepatitis wahrscheinlicher
geworden.
Hohe SMA-Spiegel (Titer 1:160 und höher) sprechen eher für eine autoimmune Hepatitis als
niedrige, die man auch bei vielen anderen Erkrankungen finden kann (siehe
unten).
Hilfreich ist auch, dass bei Vorhandensein von SMA ein Systemischer Lupus
erythematodes (d.i. eine andere Autoimmunerkrankung) unwahrscheinlich
wird.
Einschub: die autoimmune Hepatitis
|
Was ist die autoimmune Hepatitis
(Leberentzündung)?
Eine autoimmune Hepatitis ist eine seltene, häufiger bei Frauen auftretende
Erkrankung, die durch unser eigenes, fehlgesteuertes Immunsystem entsteht, das die Leber
angreift.
Frühere Bezeichnung: autoimmune,
chronisch aktive Hepatitis.Was
verursacht eine autoimmune Hepatitis?
Das ist nicht klar. Es dürfte ein Zusammenspiel von erblicher Anfälligkeit und
äußeren Einflüssen sein (Infekte, Wirkung von Giftstoffen oder Medikamenten).
Welche Zeichen hat die autoimmune Hepatitis?
Je nach Schwere reichen die Beschwerden von Appetitlosigkeit, Müdigkeit,
Krankheitsgefühl bis zu schweren Zeichen der Leberentzündung mit Gelbsucht, schwerer
Übelkeit, Bewusstseinseinschränkung bis zum Koma. Unbehandelt kann die Erkrankung
fallweise rasch zum Tod führen.
Wie diagnostiziert (erkennt) man eine autoimmune
Hepatitis?
Wenn die normalen Laboruntersuchungen den Leberschaden anzeigen und der Verdacht
auf eine autoimmune Hepatitis besteht (Leberenzyme erhöht, Gamma-Globuline erhöht), wird
man zuerst eine infektiöse Hepatitis (Virushepatitis) ausschließen. Auch eine
Medikamenten-verursachte Leberschädigung und Erbkrankheiten wie die Hämochromatose
(Eisenspeicherkrankheit) und die Kupferspeicherkrankheit müssen ausgeschlossen werden
(Ferritin- und Coeruloplasminbestimmung; Kupfer im Harn). Weiters sucht man nach
bestimmten Autoantikörpern im Blut (ANA, SMA, LKM, ANCA, AMA, LC1, SLA-LP, ASGPR). Je
nachdem, ob und welche man findet, wird eine autoimmune Hepatitis wahrscheinlich oder sehr
unwahrscheinlich. Spezielle Untersuchungen (Röntgenuntersuchung des Gallangangsystems und
eine Leberprobenentnahme) können zur Absicherung der Diagnose notwendig sein).
Große Bedeutung für die Diagnose einer autoimmunen Hepatitis hat also einerseits
der Nachweis der Autoantikörper und andererseits der Ausschluss anderer Erkrankungen.
Welche Typen von autoimmuner Hepatitis
unterscheidet man?
Man hat die autoimmune Hepatitis nach den auftretenden Autoantikörpern eingeteilt.
Eine gebräuchliche Einteilung ist folgende:
- Typ I (häufigste Form): ANA und/oder SMA positiv.
Vorkommen vorwiegend bei jungen (jünger als 30 Jahre) und wieder bei älteren (größer
50 Jahre) Frauen. Oft noch andere Autoimmunerkrankungen dabei.
- Typ II: LKM und/oder LC1 positiv; ANA und SMA
negativ.
Meist junge Mädchen/Frauen (Gipfel unter 10 Jahren).
Oft noch andere Autoimmunerkrankungen dabei.
- Typ III: SLA-LP positiv (SMA und AMA können auch
positiv sein).
Meist Frauen, Durchschnittsalter etwa 37a.
Anmerkung: ob, es gerechtfertigt ist, Typ I und III voneinander zu
unterscheiden, ist noch nicht endgültig geklärt.
Wie kann man die autoimmune Hepatitis behandeln?
Mit Medikamenten, die das Immunsystem hemmen (z.B. "Kortison"-Medikamente),
werden sehr gute Ergebnisse erzielt (10 Jahres Überlebensraten von 90 % und mehr).
|
Verursachen die SMA die autoimmune
Hepatitis?
Aller Wahrscheinlichkeit nach nein. |



