Labortests zur
Untersuchung von Glukokortikoid-Hormonstörungen
ACTH im Blut
Allgemeines
ACTH, das Adrenokortikotrope Hormon, ist das von der Hirnanhangsdrüse gebildete Hormon,
das die Nebenniere zur Bildung und -ausschüttung u.a. der Glukokortikoid-Hormone (vor
allem des Cortisols) anregt.
Andere Bezeichnungen für ACTH: Corticotropin, Kortikotropin, corticotropes Hormon
Wann wird der Test eingesetzt?
Abklärung der Ursache eines Überschusses an Glukokortikoid-Hormonen (Cushing-Syndrom).
Abklärung der Ursache eines Mangels an Glukokortikoid-Hormonen (Versagen der Nebennierenrinde).
Referenzwerte (Erwachsene)
| |
Bereich |
Einheit |
Bereich |
Einheit |
| Blutabnahme um 8-9h |
5 - 60 |
ng/l |
1.1 - 13.3 |
pmol/l |
| Blutabnahme um 24h |
bis 10 |
ng/l |
bis 2.2 |
pmol/l |
Ursachen erhöhter ACTH-Werte im Blut
Bei hohen Glukokortikoiden im Blut (Cushing-Syndrom):
- ACTH-produzierender Tumor der Hirnanhangsdrüse
(Hypophysenadenom). Dabei sind die Werte oft nur leicht oder gar nicht erhöht, aber für
den hohen Glukokortikoidspiegel unpassend hoch. Bei hohem Glukokortikoidspiegel muss man
schon Werte über 15 ng/l (3.3 pmol/l) als zu hoch einstufen. Allgemein liegen die
Werte bei Hypophysenadenom meist unter 200 ng/l (44 pmol/l).
- ACTH-produzierender Tumor außerhalb der Hirnanhangsdrüse
(sog. ektope ACTH-Produktion). Dabei können deutlich erhöhte ACTH-Werte auftreten, meist
über 200 ng/l (44 pmol/l). Ursache meist kleinzelliger Lungenkrebs.
- CRH-produzierender Tumor (ektope CRH-Produktion)
- Stress, Verletzungen, schwere Anstrengungen
Bei niedrigen Glukokortikoiden im Blut (Versagen der
Nebennierenrinde):
- Primäres Versagen der Nebennierenrinde verschiedenster
Ursache
Davon spricht man, wenn die Nebenniere selbst an den niedrigen
Glukokortikoidspiegeln schuld ist. Die Hypophyse und die Hirnanhangsdrüse
"bemerken" den niedrigen Glukokortikoidspiegel und die Hirnanhangsdrüse
versucht, die Nebenniere mit gesteigerter ACTH-Ausschüttung anzutreiben.
Ursachen erniedrigter ACTH-Werte im
Blut
Bei hohen Glukokortikoiden im Blut (Cushing-Syndrom):
- Glukokortikoid(Cortisol)-produzierender Tumor der Nebenniere.
Die Hypophyse und die Hirnanhangsdrüse "bemerken" die hohen
Glukokortikoidspiegel und die Hirnanhangsdrüse stellt die ACTH-Ausschüttung deswegen
(fast ganz) ein.
Bei niedrigen Glukokortikoiden im Blut (Versagen der
Nebennierenrinde):
- Sekundäres Versagen der Nebennierenrinde verschiedenster
Ursache
Davon spricht man, wenn die Hirnanhangsdrüse an den niedrigen
Glukokortikoidspiegeln schuld ist. Die Hirnanhangsdrüse produziert dabei zu wenig ACTH.
- Tertiäres Versagen der Nebennierenrinde verschiedenster
Ursache
Davon spricht man, wenn der Hypothalamus an den niedrigen Glukokortikoidspiegeln
schuld ist. Der Hypothalamus produziert dabei zu wenig CRH.
Über die einzelnen Erkrankungen, die zu einem Cushing-Syndrom oder einer Nebennierenrinden-Insuffizienz
führen können, und deren systematische Abklärung siehe entsprechende Abschnitte.
ACTH-Stimulationstest
Allgemeines
ACTH ist ein Hormon, das in der Hirnanhangsdrüse produziert wird und die Nebenniere zur
Herstellung und Ausschüttung von Glukokortikoid-Hormonen anregt.
Prinzip
Beim ACTH-Test injiziert man dem Patienten künstliches ACTH und überprüft, wie viel
Cortisol die Nebenniere ausschüttet, d.h. wie stark der Cortisol-Spiegel im Blut
ansteigt.
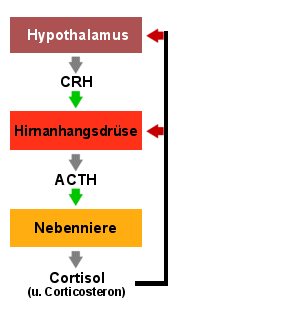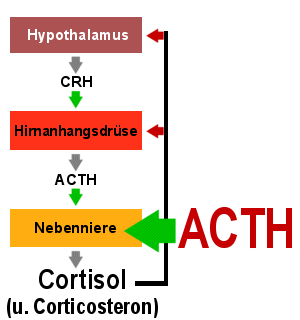 |
Reaktion eines Gesunden auf ACTH
Verabreicht man einem Gesunden ACTH, wird er mit einem raschen Anstieg des Cortisols im
Blut reagieren.
Liegt aber ein Versagen der Nebennierenrinde vor, wird kaum ein Anstieg erfolgen. |
Wann wird der Test eingesetzt?
Nachweis oder Ausschluss eines Versagens der Nebennierenrinde
(Nebennierenrindeninsuffizienz),
Nachweis spezieller angeborener Fehler der Hormon-Herstellung der Nebennierenrinde
(Über den ACTH-Test bei Verdacht auf Adrenogenitales Syndrom bzw.
Vermännlichungserscheinungen der Frau siehe entsprechendes Kapitel).
ACTH-Kurztest
Man nimmt vorher Blut ab, injiziert ACTH und nimmt 60 Minuten nach der Injektion noch
einmal Blut ab. In den Blutproben wird das Cortisol bestimmt.
Findet man dabei einen deutlichen Ansteig des Cortisols (auf >20µg/dl bzw. >550
nmol/l), kann man ein Versagen der Nebennierenrinde praktisch ausschließen.
Wenn kein ausreichender Anstieg des Cortisols erfolgt, liegt ein Versagen der
Nebennierenrinde vor.
Wer versagt hat, sagt einem das Testergebnis aber nicht:
- Es könnte die Nebenniere selbst sein, die kein Cortisol
produzieren kann.
- Es kann aber auch an der Hirnanhangsdrüse liegen, die kein
ACTH produzieren kann. Klingt unlogisch, denn in diesem Fall würde man ja glauben, dass
eine ACTH-Gabe die Cortisolproduktion in Schwung bringt. Dem ist aber nicht so. Wenn die
Nebenniere über längere Zeit vom ACTH nicht angeregt wurde, dann kann sie nicht
plötzlich große Cortisolmengen ausschütten, auch wenn ACTH kurzfristig einwirkt. Gibt
man aber längere Zeit (am besten ein paar Tage) ACTH (siehe ACTH-Langtest), dann würde
eine funktionierende Nebenniere mit einer stärkeren Cortisolausschüttung reagieren.
Anmerkung: man kann aber den ganz "normalen"
ACTH-Blutspiegel bestimmen, um zu wissen, ob an einem Nebennierenrindenversagen die
Nebenniere selbst (ACTH hoch) oder die Hirnanhangsdrüse (ACTH eher niedrig) schuld ist.
ACTH-Langtest
Dabei wird ACTH über 8h in einer Infusion verabreicht. Wieder bestimmt man
Cortisol vorher und nachher, eventuell auch im Harn.
In einer weiteren Variante gibt man 3 Tage lang täglich eine ACTH Injektion und
führt am vierten Tag einen ACTH Kurztest durch.
Erfolgt bei diesen Tests noch immer noch kein Cortisolanstieg im Blut, dann scheint
die Nebenniere selbst an den niedrigen Glukokortikoiden schuld zu sein (primäre
Nebennierenrindeninsuffizienz). Kommt es zu einem Anstieg, dürften die Nebennieren in
Ordnung zu sein.
Über die einzelnen Erkrankungen, die zu einem Cushing-Syndrom oder einer Nebennierenrinden-Insuffizienz
führen können, und deren systematische Abklärung siehe entsprechende Abschnitte.
Cortisolmessung in
Blut, Harn und Speichel bzw. Cortisol-Profil
Allgemeines
Cortisol ist das wichtigste der in der Nebenniere produzierten Glukokortikoid-Hormone. Bei
verschiedenen Erkrankungen kann es zu einem Überschuss oder einem Mangel an
Glukokortikoiden kommen.
Wann wird der Test eingesetzt?
Nachweis eines Überschusses oder Mangels an Glukokortikoid-Hormonen. Besonders für den
Nachweis eines Mangels an Glukokortikoiden sind aber Funktionstests wie der
ACTH-Stimulationstests aussagekräftiger, weil der Cortisolspiegel sowohl beim Gesunden
als auch beim Kranken stark schwanken kann.
Referenzwerte (Erwachsene)
| |
Bereich |
Einheit |
Bereich |
Einheit |
| Blutabnahme um 8h |
5 - 25 |
µg/dl |
138 - 690 |
nmol/l |
| Blutabnahme um 24h |
bis 5 |
µg/dl |
bis 138 |
nmol/l |
| Harn |
20-90 |
µg/24h |
55 - 248 |
nmol/24h |
| Speichel um 8h |
0.4 - 1.0 |
µg/dl |
11 - 28 |
nmol/l |
| Speichel um 20h |
0.08 - 0.13 |
µg/dl |
2 - 4 |
nmol/l |
Erhöhte Cortisol-Werte im Blut
- Cushing-Syndrom
- Alkoholismus
- Depression
- Magersucht
- Schwere Erkrankungen
- Fettleibigkeit
- Erhöhte Östrogen-Hormonspiegel (Östrogen-Behandlung,
Schwangerschaft, "Pille")
- Stress, Verletzungen, schwere Anstrengungen
Erniedrigte Cortisol-Werte im Blut
- Nebennierenrindeninsuffizienz (Versagen der Nebennierenrinde)
jeglicher Ursache. Inklusive angeborener Fehler bei der Cortisolherstellung.
- Zustände mit Eiweißverlusten (z.B über den Darm oder die
Niere)
Cortisol im Harn
Harn wird 24h lang gesammelt. Der Nachweis von erhöhten Cortisolspiegeln im 24h-Harn ist
eine sehr zuverlässige Methode zum Nachweis oder Ausschluss eines Cushing-Syndroms.
Unrichtige Ergebnisse kommen meist durch unkorrekte Harnsammlung zustande. Deswegen
empfehlen manche, den Test 2 oder 3 mal durchzuführen.
Bei schwerem Nierenversagen ist der Test im Harn ungültig (wenn die Kreatinin-Clearance unter 30 ml/min
liegt).
Cortisol im Speichel
Kann bei vielen Tests an Stelle der Messung im Blut eingesetzt werden.
Cortisol-Tagesprofil
Der Cortisolspiegel im Blut zeigt beim Gesunden einen typischen Tagesverlauf. Beim
Cushing-Syndrom ist dieser Verlauf aufgehoben. Besonders wichtig ist die Beurteilung der
späten Abendstunden, in denen beim Gesunden sehr niedrige Spiegel auftreten.
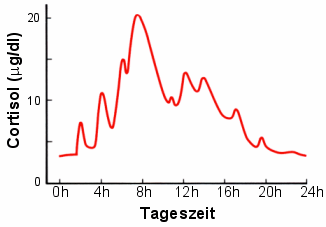 |
Beispiel des Tagesverlaufs des Cortisolspiegels in
der Blutflüssigkeit
(modifiziert nach Guyton, Textbook of Medical Physiology, 10. Aufl., 2000) |
Einschränkung: der Abfall des Cortisols in den späten
Abendstunden kann außer beim Cushing-Syndrom auch noch durch Belastungen verschiedenster
Art ausbleiben (schwere körperliche oder geistige Belastungen am Tag, Erkrankungen,
Schmerzen). Auch im hohen Lebensalter ist der spätabendliche Abfall nicht mehr so
ausgeprägt.
Über die einzelnen Erkrankungen, die zu einem Cushing-Syndrom oder einer Nebennierenrinden-Insuffizienz
führen können, und deren systematische Abklärung siehe entsprechende Abschnitte.
CRH-Test (inkl.
CRH-Lysin-Vasopressin-Test)
Allgemeines
CRH ist der Stoff, mit dem der Hypothalamus (Teil des Gehirns) die Hirnanhangsdrüse zur
Produktion und Ausschüttung des Hormons ACTH anregt. Dies geschieht im Rahmen der
Regulation der Bildung der Glukokortikoid-Hormone, deren Produktion und Ausschüttung in
der Nebenniere wiederum vom ACTH angeregt wird.
Prinzip
Injiziert man CRH, wird beim Gesunden ein starker Anstieg von ACTH und Cortisol im Blut
die Folge sein. Aber auch bei einem Cushing-Syndrom wegen eines Tumors in der
Hirnanhangsdrüse (Hypophysenadenom) wird sich eine Steigerung der ACTH- und
Cortisolproduktion einstellen. Denn ein gutartiger Tumor der Hirnanhangsdrüse
(Hypophysenadenom) lässt sich durch CRH meist zur ACTH-Produktion anregen.
Andere ACTH-produzierende Tumoren (ektope ACTH Produktion, z.B. bei kleinzelligem
Lungenkrebs) werden aber auf CRH nicht reagieren. Es erfolgt kein Anstieg von ACTH oder
Cortisol.
Auch bei einem Cushing-Syndrom wegen eines Cortisol-produzierenden Tumors der
Nebennierenrinde wird kaum ein ACTH oder Cortisol-Anstieg erfolgen (weil die
Hirnanhangsdrüse durch die hohen Cortisolspiegel blockiert ist. Sie lässt sich durch das
CRH kaum stimulieren).
Bei einem ungeklärten Mangel an Glukokortikoiden im Blut kann ein fehlender
Anstieg des ACTH nach CRH-Gabe ein Hinweis darauf sein, dass die Hirnanhangsdrüse schuld
an dem Glukokortikoid-Mangel ist, weil sie nicht genug ACTH produzieren kann.
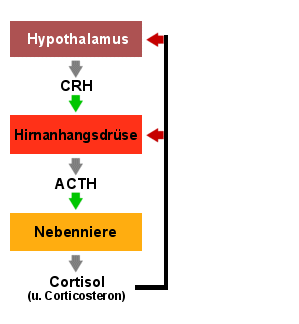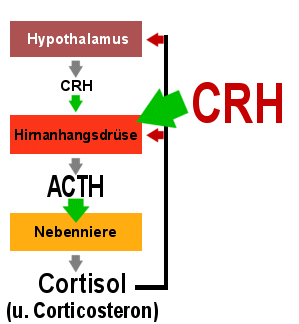 |
Wirkung von CRH auf den ACTH- und Cortisolspiegel im
Blut
Nach der CRH-Injektion kommt es beim Gesunden und bei gutartigen Tumoren der
Hirnanhangsdrüse zu starken Anstiegen von ACTH und Cortisol im Blut.
Bei anderen Formen des Cushing-Syndroms (Glukokortikoidüberschuss) bleiben diese
Anstiege aus.
|
Wann wird der Test
eingesetzt?
Abklärung der Ursache eines Cushing-Syndroms
(Glukokortikoidüberschuss)
Abklärung der Ursache eines Versagens der Nebennierenrinde (Nebennierenrinden-Insuffizienz)
Durchführung
Patienten 2h ruhen lassen (damit Cortisol im Blut sinkt)
CRH in eine Vene injizieren
Blutabnahmen vor der Gabe, sowie 15, 30, 45 und 60 Minuten danach.
Bestimmung von ACTH und Cortisol in den Blutproben.
Bewertung der Ergebnisse des
CRH-Tests
Bewertung bei hohem Cortisol bzw. Verdacht auf
Cushing-Syndrom:
- Es erfolgt ein starker Anstieg von ACTH und Cortisol
Dies spricht dafür, dass ein Tumor der Hirnanhangsdrüse (Hypophysenadenom) am
Cushing-Syndrom schuld ist. Diese Tumoren werden in ca. 90% der Fälle durch das CRH
angeregt.
- Es erfolgt kein nennenswerter Anstieg von ACTH und Cortisol:
- Bei hohem ACTH im Blut: Dies spricht für einen Cushing auf
Basis einer ACTH-Produktion durch einen anderen Tumor (ektope ACTH-Produktion). Diese
Tumoren sind durch CRH nicht anregbar.
- Bei niedrigem ACTH im Blut: Dies spricht für einen Tumor der
Nebennierenrinde, der Cortisol produziert. Auch dabei würde kaum ein Anstieg von ACTH und
Cortisol im Blut erfolgen.
- Bei etwa 10% der Fälle von Tumoren der Hirnanhangsdrüse
erfolgt bei CRH Gabe kein Anstieg von ACTH und Cortisol. Mit einer Variante des CRH-Tests,
dem sog. CRH-Lysin-Vasopressin-Tests (CRH-LVP-Tests), lässt sich auch in diesen Fällen
meist ein Anstieg auslösen und damit die richtige Diagnose stellen.
Bewertung bei niedrigem Cortisol bzw. Verdacht
auf Versagen der Nebennierenrinde:
- Es erfolgt ein Anstieg von ACTH und Cortisol:
Das spricht dafür, dass die Hirnanhangsdrüse in Ordnung ist (sie reagiert ja auf das
CRH) aber der Hypothalamus könnte schuld an dem Glukokortikoid-Mangel sein. Er scheint zu
wenig CRH zu produzieren.
- Es erfolgt kein nennenswerter Anstieg von ACTH und Cortisol:
Dies spricht dafür, dass die Hirnanhangsdrüse schuld an dem Glukokortikoid-Mangel, Denn
sie sollte ja auf die CRH-Gabe mit einer ACTH-Ausschüttung reagieren.
Über die einzelnen Erkrankungen, die zu einem Cushing-Syndrom oder einer Nebennierenrinden-Insuffizienz
führen können, und deren systematische Abklärung siehe entsprechende Abschnitte.
Dexamethason-Hemmtest
Wann wird der Test eingesetzt?
Zur Erkennung eines Cushing-Syndroms (2 mg Dexamethason-Test) und
zur Abklärung der Ursache eines Cushing-Syndroms (8 mg Dexamethason-Test).
Prinzip
Dexamethason ist ein Glukokortikoid. Eingenommenes Dexamethason hemmt die körpereigene
Glukokortikoidproduktion indem es die CRH-Produktion im Hypothalamus und die
ACTH-Produktion in der Hirnanhangsdrüse hemmt. Beim Cushing-Syndrom versagt meist die
hemmende Wirkung des Dexamethasons, zumindest bei niedriger Dosis.
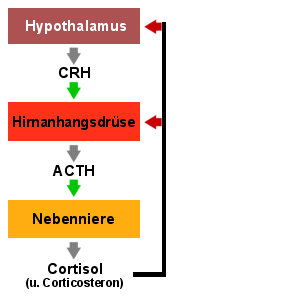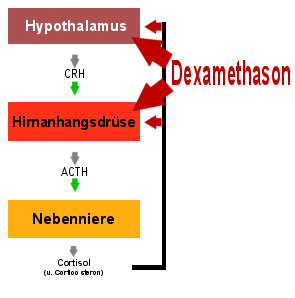 |
Wirkung von Dexamethason beim Gesunden
Der Hypothalamus und die Hirnanhangsdrüse steuern die Cortisolproduktion der Nebenniere
über das CRH und das ACTH. Durch Dexamethason wird die ACTH Produktion stark gehemmt.
Folge: die Cortisolproduktion sinkt. |
Durchführung
Es gibt verschiedenen Varianten. Im einfachsten Fall (Dexamethason-Kurztest) schluckt der
Patient um 23h 2 mg oder 8 mg Dexamethason. Am nächsten morgen um 8h erfolgt
die Blutabnahme. Man bestimmt das Cortisol im Blut.
Bewertung 2 mg/Test (Abklärung:
Cushing-Syndrom ja/nein?)
Nach 2 mg Dexamethason sollte der Cortisolspiegel in der Blutflüssigkeit unter 3µg/dl
fallen.
- Cortisolspiegel unter 3µg/dl (83 nmol/l)
Es liegt mit hoher Wahrscheinlichkeit kein Cushing-Syndrom vor.
Ausnahmen gibt es z.B bei ektoper ACTH-Produktion, die manchmal durch Dexamethason
unterdrückbar ist.
- Cortisolspiegel über 3 µg/dl (also nicht
unterdrückbar)
Es liegt mit hoher Wahrscheinlichkeit ein Cushing-Syndrom vor.
Seltener kommt es bei fettleibigen Patienten, Alkoholikern, Schwangeren, Einnahme der
Pille, Patienten unter Hormon (Östrogen)-Behandlung, Patienten mit psychiatrischen
Erkrankungen (Angstzustände, Depressionen) und bei Einnahme mancher Epilepsie-Medikamente
zu nicht unterdrückbaren Cortisolspiegeln ohne dass ein Cushing-Syndrom vorliegt.
Bewertung 8 mg/Test
(Abklärung: Cushing-Syndrom warum?)
Nach 8 mg Dexamethason sollte der Cortisolspiegel in der Blutflüssigkeit unter die
Hälfte des Ausgangswertes fallen.
- Cortisolspiegel unter 50% des Ausgangswertes
Die Ursache des Cushing-Syndroms liegt mit hoher Wahrscheinlichkeit in einer
zu hohen ACTH-Produktion der Hirnanhangsdrüse.
Diese lässt sich nämlich mit 8 mg Dexamethason unterdrücken. Manchmal gelingt
die Unterdrückung erst mit höheren Dexamethason-Dosen.
- Cortisolspiegel über 50% des Ausgangswertes (also nicht
unterdrückbar)
Die Ursache des Cushing-Syndroms liegt mit hoher Wahrscheinlichkeit in einer
vermehrten, eigenständigen Cortisolproduktion der Nebennierenrinde
oder in einer
ACTH-Produktion durch einen Tumor außerhalb der Hirnanhangsdrüse (ektope
ACTH-Produktion).
Diese beiden Formen sind nämlich durch Dexamethason nicht unterdrückbar.
Die beim 2 mg Test genannten Einschränkungen bei bestimmten Patienten, bei
denen aus anderen Gründen keine Unterdrückung gelingt, beeinflussen den 8 mg Test nur
sehr selten.
Über die einzelnen Erkrankungen, die zu einem Cushing-Syndrom oder einer Nebennierenrinden-Insuffizienz
führen können, und deren systematische Abklärung siehe entsprechende Abschnitte.
Anmerkung: Der Dexamethason-Langzeithemmtest
("Langzeittest") ist eine Variante, bei der bis zu 14 Tage lang Dexamethason
spätabendlich eingenommen wird. Er wird vor allem in der Frauenheilkunde eingesetzt. Man
kann die Ursache einer Vermehrung männlicher Hormone (Androgene) bei der Frau abklären
helfen: Werden diese nach Dexamethason-Gabe niedriger, dann werden diese Hormone aus der
Nebenniere stammen. Denn deren Produktion lässt sich durch Dexamethason unterdrücken.
Werden die Androgene nicht weniger, ist entweder eine Tumor (meist der Nebenniere) daran
schuld oder die Androgene kommen aus den Eierstöcken. Weder der Tumor noch die
Eierstöcke lassen sich durch Dexamethason bremsen.
Insulin-Hypoglykämie-Test
Prinzip
Verabreichtes Insulin führt zu einem starken Blutzuckerabfall (Hypoglykämie =
niedriger Blutzucker). Dies regt bei Gesunden die Hirnanhangsdrüse zur Ausschüttung von
ACTH (und auch Wachstumshormon) an. Das ACTH wieder führt bei einer
funktionierenden Nebenniere zur Ausschüttung von Cortisol. All diese Funktionen
überprüft der Insulin-Hypoglykämie-Test.
Test ist wegen der Hypoglykämie (Unterzucker) sehr gefährlich und wird kaum mehr
durchgeführt.
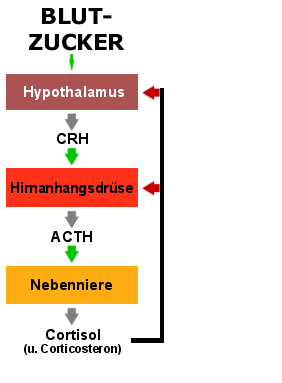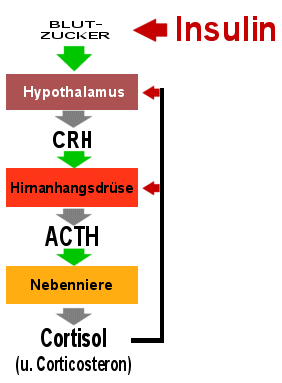 |
Insulin-Hypoglykämie-Test
- Durch die Insulingabe sinkt der Blutzucker.
- Dies merkt der Hypothalamus und steigert die
CRH-Ausschüttung.
- Das CRH regt die Hirnanhangsdrüse zur ACTH-Ausschüttung an.
- Das ACTH wieder regt die Nebennierenrinde an: das Cortisol im
Blut steigt
Nur wenn all diese Einheiten funktionieren kommt es nach
Insulingabe zum Anstieg des Cortisols. |
Durchführung
Man spritzt eine bestimmte Menge Insulin in eine Vene. Danach nimmt man nach 15, 30, 45,
90 und 120 Minuten Blut ab. In diesen Blutproben bestimmt man Blutzucker, Cortisol, ACTH
und bei Bedarf auch das Wachstumshormon.
Bewertung
Grundsätzlich ist der Test nur aussagekräftig, wenn der Blutzucker auf mindestens 40
mg/dl oder auf 50 % abgefallen ist und Zeichen des Unterzuckers (z.B. Schwitzen)
aufgetreten sind.
Als ausreichend gilt ein Anstieg des Cortisols in der Blutflüssigkeit um 8 µg/dl
(220 nmol/l) oder und ein maximaler Cortisol-Spiegel von 20 µg/dl (550 nmol/l)
oder höher. Das ACTH sollte auf 180 bis 450 ng/l (40 bis 99 pmol/l) steigen.
Bewertung bei niedrigem Cortisol bzw. Verdacht auf
Glukokortikoidmangel
Der Anstieg des Cortisols fehlt bei Versagen der Nebennierenrinde
(NNR-Insuffizienz) verschiedener Ursache.
- Ist die Nebenniere selbst daran schuld (primäre
NNR-Insuffizienz), dann ist der Ausgangswert des ACTH hoch, der Anstieg geringer als bei
Gesunden (die Hirnanhangsdrüse war ja ohnehin bereits bemüht, die Nebenniere anzuregen).
- Ist eine Störung des Hypothalamus oder der Hirnanhangsdrüse
an der NNR-Insuffizienz schuld (sekundäre und tertiäre NNR-Insuffizienz), wird das ACTH
einen niedrigen Ausgangswert haben und kaum ansteigen.
Bewertung bei hohem Cortisol bzw. Verdacht auf
Glukokortikoidüberschuss
Auch bei Glukokortikoidüberschuss (Cushing-Syndrom) ist der Anstieg von ACTH und
Cortisol vermindert. Ursache: Das durch die hohen Cortisol-Spiegel blockierte
Hypothalamus-Hirnanhangsdrüsen-System lässt sich auch durch den niedrigen Zuckerspiegel
kaum zur ACTH Produktion anregen.
Hinweis: der Test erfordert enge Überwachung des Patienten,
der Blutzucker kann stark abfallen. Der Test darf bei Vorliegen von Herz- oder
Hirngefäßerkrankungen oder bei Patienten mit durchgemachten Krampfanfällen nicht
durchgeführt werden.
Über die einzelnen Erkrankungen, die zu einem Cushing-Syndrom oder einer Nebennierenrinden-Insuffizienz
führen können, und deren systematische Abklärung siehe entsprechende Abschnitte.
Metopiron-Test
(im Englischen Metyrapone-Test)
Prinzip
Metopiron hemmt die Cortisol-Herstellung in der Nebennierenrinde. Statt dessen wird
vermehrt Desoxycortisol ins Blut ausgeschüttet. Gibt man einem Gesunden Metopiron, wird
sein Cortisol sinken, der Hypothalamus und die Hirnanhangsdrüse werden den niedrigen
Cortisolspiegel "bemerken" und die Hirnanhangsdrüse wird vermehrt ACTH
ausschütten. Weil aber Metopiron wirkt, führt das nur zu einer Steigerung der
Desoxycortisol-Spiegel im Blut.
Metopirongabe führt also bei funktionierendem Hypothalamus, funktionierender
Hirnanhangsdrüse und Nebennierenrinde zum Anstieg des Desoxycortisols im Blut. Kommt es
zu keinem entsprechenden Anstieg kann eine NNR-Insuffizienz vorliegen. Ob diese an der
Nebennierenrinde liegt oder an einem Problem in den Steuerzentren (Hypophyse und
Hirnanhangsdrüse), kann der Test nicht klären.
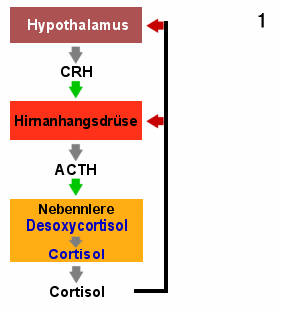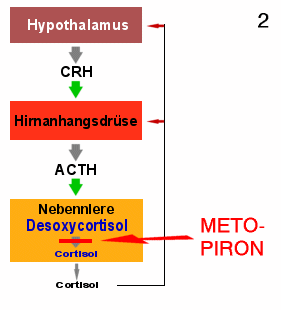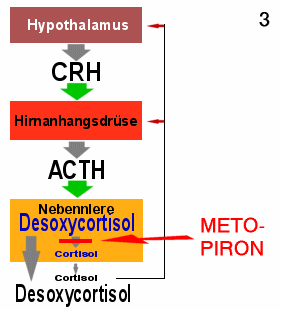 |
Metopiron beim Gesunden
1. Ohne Metopiron: in der Nebennierenrinde wird aus Desoxycortisol
Cortisol. Dessen Blut-Spiegel wird über Rückkopplung zum Hypothalamus und zur
Hirnanhangsdrüse geregelt.
2. Metopiron hemmt Cortisol-Herstellung: Cortisol im Blut
sinkt.
3. Steuerzentren reagieren
Steigende ACTH-Ausschüttung regt die Nebenniere an. Diese produziert unter
Metopiron-Blockade vermehrt Desoxycortisol. |
Anwendung
Wird manchmal bei Versagen der Nebennierenrinde durchgeführt. Ein normaler Ausfall des
Tests zeigt, dass die Nebenniere bei Bedarf noch in der Lage ist zu reagieren, und dass
z.B. vor einer Operation keine Glukokortikoidgabe notwendig sein wird.
Durchführung
Etwa um 23h gibt man dem Patienten eine geeignete Dosis Metopiron zum Schlucken. Am Morgen
des nächsten Tages wird Blut abgenommen und darin Desoxycortisol und Cortisol bestimmt.
Bewertung
Damit der Test aussagekräftig ist, muss erst einmal sichergestellt werden, ob die
Unterdrückung der Cortisol-Produktion auch gelungen ist. Der Cortisol-Spiegel in der
Blutprobe sollte unter 10 µg/dl (280 nmol/l) liegen.
Wenn das gelungen ist und der Cortisolspiegel niedrig ist, sollte das Steuerzentrum
(Hypothalamus und Hirnanhangsdrüse) darauf reagiert haben und durch eine Ausschüttung
von ACTH die Nebenniere anregen.
Das in der Nebenniere produzierte Desoxycortisol sollte im Blut auf über
7 µg/dl (180 nmol/l) ansteigen.
Bewertung bei Verdacht auf Glukokortikoid-Mangel
(Versagen der Nebenniere)
Findet man einen Anstieg des Desoxycortisols, ist das ein Zeichen, dass das ganze System
funktioniert und ausreichend reagiert hat.
Bleibt der Desoxycortisolspiegel unter dieser Schwelle, kann ein Versagen der
Nebennieren, gleich welcher Ursache, vorliegen.
Bewertung bei Verdacht auf Glukokortikoid-Überschuss
(Cushing-Syndrom)
Bei durch einen Tumor der Hirnanhangsdrüse ausgelöstem Cushing-Syndrom erfolgt ein
normaler oder starker Anstieg, weil die ACTH-Ausschüttung des Tumors angestiegen ist.
Bei Cushing-Syndrom wegen eines außerhalb der Hirnanhangsdrüse gelegenen,
ACTH-produzierenden Tumors (ektope ACTH-Produktion) oder eines Cortisol-produzierenden
Nebennierenrinden-Tumors erfolgt keine oder eine nur geringe Reaktion.
Über die einzelnen Erkrankungen, die zu einem Cushing-Syndrom oder einer Nebennierenrinden-Insuffizienz
führen können, und deren systematische Abklärung siehe entsprechende Abschnitte. |



