Diagnose
der Lyme-Borreliose - Übersicht
Univ.Prof.Dr.med.
Wolfgang Hübl |
|
| |
|
| |
|
|
|
|
|
|
|
|
|
|
|
|
Hinweis: Dies ist eine
schulmedizinische Seite.
Mir ist bewusst, dass die Schulmedizin zum Thema Diagnose der Borreliose nicht
immer befriedigende, einfache Antworten hat. Dennoch gibt es m.E. keine Alternative zur
Schulmedizin. Nicht weil sie alles weiß oder immer recht hat. Die Schulmedizin macht
Fehler und hat manchmal auch unrecht. Aber abseits der Schulmedizin ist es viel schlimmer.
Da werden unkontrolliert Behauptungen ohne jede wissenschaftliche Grundlage aufgestellt.
Nicht alle dieser Behauptungen müssen unlogisch oder falsch sein. Aber durch die fehlende
wissenschaftliche Absicherung begegnet einem abseits der Schulmedizin eine Unmenge
Unbewiesenes, Missverstandenes und manchmal auch schlicht Unsinniges.
Deswegen basiert diese Seite ausschließlich auf wissenschaftlich fundierten Artikeln von
Experten in anerkannten medizinischen Publikationen, was durch die Quellenangaben bei
vielen Punkten unterstrichen wird. |
|
|
|
|
|
|
Die Lyme-Borreliose ist eine durch Borrelien-Bakterien ausgelöste
Erkrankung, die meist mit Hautveränderungen (Wanderröte) beginnt und später
verschiedene Organe befallen kann (Nervensystem, Gelenke, Herz, selten Augen). Sie wird
durch Zecken auf den Menschen übertragen.
Bei der Diagnose müssen Zeichen und Beschwerden beim Patienten sowie Laborergebnisse
berücksichtigt werden. Zeigen sämtliche Laboruntersuchungen keine Hinweise eine Lyme
Borreliose, ist eine Erkrankung sehr unwahrscheinlich, wenn auch nicht vollständig
ausgeschlossen. Findet man unter den Laborwerten Hinweise auf eine Erkrankung, muss
abgeschätzt werden, ob eine aktive oder eine überstandene Erkrankung vorliegt, die mit
den aktuellen Beschwerden vielleicht gar nichts zu tun hat. Laborzeichen für die
Erkrankung bleiben auch bei überstandener Erkrankung meist jahrzehntelang bestehen. Die nicht selten schwierige Diagnose stützt sich auf:
- Erscheinung und Verlauf der Erkrankung
Besonders das erste Stadium der Lyme-Borreliose, in der die Wanderröte (das Erythema
migrans) auftritt, ist oft ohne Laborbefunde zu erkennen. In den späteren Stadien der
Borreliose sind die Beschwerden und Zeichen oft unklarer und vieldeutiger.
- Borrelien-Antikörpernachweis im Blut
Negativer Befund: Werden bei korrekter Durchführung und Verwendung
moderner Testverfahren keine Borrelien-Antikörper gefunden, ist eine länger
bestehende Lyme-Borreliose sehr unwahrscheinlich, wenn auch nicht 100%ig ausgeschlossen.
Positiver Befund: Wenn Antikörper gegen Borrelien im Blut gefunden
werden, kann dies wegen einer aktiven Infektion aber auch wegen einer ausgeheilten
Infektion sein. Es heißt also keinesfalls, dass eine Lyme-Borreliose vorliegen muss.
- Nachweis der Borrelien
Wird heute meistens mit Hilfe der PCR-Technik
durchgeführt. Derzeit noch auf spezielle Anwendungen beschränkt: z.B. für den Nachweis
von Borreliose-bedingten Gelenksentzündungen (Erregernachweis in
Gelenksflüssigkeit) oder Verdacht auf Borreliose des Nervensystems (Erregernachweis in
der Gehirn-Rückenmark-Flüssigkeit).
- Untersuchung des Liquors
(=Gehirn-Rückenmark-Flüssigkeit)
Die Untersuchung des Liquors auf Zellen (Leukozyten) und Borrelienantikörper, sowie der
Nachweis von Borrelien im Liquor kann helfen, einen Borreliose-Befall des Nervensystems zu
erkennen.
|
|
|
| |
|
|
DIE
LYME
BORRELIOSE: |
Der Name
Lyme ist eine kleine Stadt im Bundesstaat in
Connecticut, USA. Borrelien sind bestimmte Bakterien, die nach dem Straßburger
Bakteriologen Amedée Borrel so benannt wurden (im Jahre 1907).
Was ist die Lyme-Borreliose?
Die Lyme-Borreliose ist eine Infektionserkrankung, die durch eine bestimmte Bakterienart
(Borrelia burgdorferi) verursacht und durch Zecken übertragen wird. Die Ansteckung des
Menschen erfolgt durch den Biss einer mit Borrelien infizierten Zecke. [Genau genommen
beißen Zecken nicht; sondern sie stechen: Der Ausruck Zeckenbiss ist aber gebräuchlicher
als Zeckenstich]
Die Bezeichnung "burgdorferi" geht auf den in New York arbeitenden
Auslandsschweizer Wilhelm Burgdorfer zurück, der diese Erreger 1981 erstmalig in Zecken
entdeckte.
Die Lyme-Erkrankung selbst wurde schon um 1976 definiert, als sich in der US-Kleinstadt
Lyme Fälle mit eigenartigen und zunächst unerklärlichen Zeichen und Beschwerden
häuften. Bald wurde der Zusammenhang mit Zeckenbissen erkannt. Der Erreger war aber bis
zur Entdeckung der Borrelien durch Burgdorfer unbekannt.
Auch wenn die Krankheit erst vor kurzer Zeit entdeckt wurde, gibt es sie vermutlich schon
sehr lange. Und schon in medizinischen Arbeiten des 19. Jahrhunderts sind Zeichen der
Lyme-Borreliose beschrieben ohne dass man damals die Zusammenhänge kannte.
 |
2 Borrelien im Mikroskop
Das Bild macht deutlich, warum die Borrelien zu den Schrauben- oder Spiralbakterien
gehören. |
Wie häufig ist die Lyme-Borreliose?
Die Lyme-Borreliose ist in Europa vor allem in Zentraleuropa (bes. Österreich, Slowenien
und Deutschland) und in Skandinavien (bes. Schweden) relativ häufig (Größenordnung: 100
Fälle pro 100.000 Einwohner).
Die Lyme-Borreliose ist in Europa
anders!
Die Lyme-Borreliose wird in Europa meist von anderen Borrelien als in den USA verursacht.
Daher sind auch manche Zeichen und Merkmale der Erkrankung in Europa anders oder zumindest
anders ausgeprägt als in den USA.
Es hat sich gezeigt, dass es verschiedenen Typen von Borrelia burgdorferi gibt. In
den USA wird die Lyme-Borreliose fast ausschließlich durch Borrelia burgdorferi
"sensu stricto" verursacht (sensu stricto heißt: "im engeren Sinn").
In Europa aber auch durch Borrelia afzelii und Borrelia garinii. Daher die Unterschiede
bei den Zeichen und Merkmalen der Erkrankung. Auch Labortests sollten optimaler Weise an
die in jeweiligen Region vorkommenden Borrelien angepasst sein.
Alle drei Typen werden übrigens unter dem Begriff Borrelia burgdorferi "sensu
lato" (= "im weiteren Sinn") zusammengefasst.
Wie läuft eine
Lyme-Borreliose ab?
Der Beginn der Infektion erfolgt mit dem Zeckenbiss, der in etwa
der Hälfte der Fälle unbemerkt bleibt. Mit etwas Abstand können dann die verschiedenen
Abschnitte (Stadien) der Erkrankung ablaufen:
- Stadium I (etwa 3 bis 30 Tagen nach dem Zeckenbiss)
örtlich beschränkte Infektion: die Wanderröte (Erythema
migrans) mit oder ohne Allgemeinbeschwerden
Das erste Zeichen einer Lyme-Borreliose ist im Allgemeinen das sog. Erythema
(chronicum) migrans, die Wanderröte. Die Wanderröte taucht meist 7 bis 10 Tage nach dem
Biss an der Bissstelle auf. Sie beginnt oft als unbemerkter kleiner roter Fleck oder
Knötchen und wird über Tage bis Wochen zu einem großen roten Fleck, der ohne Behandlung
über 50 cm im Durchmesser groß werden kann. In Europa zeigt der Fleck in der Mitte
meist eine Aufhellung. Zurückbildung nach einigen Wochen. Nach 1 bis 2 Monaten bildet
sich die Wanderröte wieder zurück. Allgemeine Beschwerden (Müdigkeit, Muskel- und
Gelenksschmerzen, Kopfschmerzen, Fieber) können im Stadium I auftreten, Schwellungen
der örtlichen Lymphknoten sind möglich.
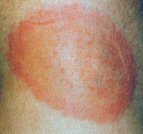 |
Wanderröte (Erythema migrans)
Typische Erscheinung im Stadium I einer Borreliose.
In der Mitte heller. Manchmal auch im Zentrum wieder dunkler (Schießscheiben-artig). |
- Stadium II (Wochen bis Monate nach dem Zeckenbiss)
Ausbreitung der Infektion mit Befall verschiedener Organe: Vor allem das Nervensystem
wird betroffen (Neuroborreliose).
- Stadium III (Monate bis Jahre nach dem Zeckenbiss)
Stadium der persistierenden (lange anhaltenden) Infektion
- Gelenksentzündung (Arthritis): Gelenksschmerzen
vorwiegend an großen Gelenken. Typischer Weise wiederkehrende kurz dauernde (Wochen bis
Monate) Attacken mit Gelenksschwellung in einem oder wenigen Gelenken, meist Kniegelenk(e)
betroffen.
- Hautveränderungen: anfangs
bläulich-rötliche Verfärbungen dann Übergang in
bräunlich-bläulich-rötlich Veränderungen mit dünner, zigarettenpapierartiger
Haut und hervortretenden Venen besonders an Unterschenkeln, Unterarmen, Hand- und
Füßrücken (Acrodermatitis chronica atrophicans).
- Selten können auch Nervenerkrankungen
(Neuroborreliose) als Spätfolge auftreten. Milde Formen von Entzündungen des Gehirns
(Enzephalitis) mit Gedächtnisstörungen, Stimmungsschwankungen oder anderen Zeichen, aber
auch Entzündungen der Rückenmarksnerven (Radikulitis) mit Missempfindungen oder
Schmerzen im jeweiligen Versorgungsgebiet des Nerven kommen vor. Auch unvollständige
Lähmungen (Paresen, gewissermaßen "Schwächen") der Gliedmaßen können
vorkommen.
Abweichungen vom Schema
Die oben beschriebene Stadieneinteilung einer Lyme-Borreliose ist eine vereinfachte
Beschreibung, wie eine unbehandelte Lyme-Borreliose ablaufen kann, aber keineswegs muss.
Es können Stadien fehlen (Stadium I z.B. kann fehlen oder unbemerkt bleiben) und es
muss keineswegs zum Stadium II oder III kommen, selbst wenn keine Behandlung erfolgt.
Nur etwa 15% aller unbehandelten Fälle des Stadiums I (Wanderröte) zeigen
später die Nervenerkrankungen des Stadiums II, die in den meisten Fällen nach einigen
Monaten auch wieder verschwinden. Langfristige Schäden können aber später wieder zu
Tage treten. Nur weniger als 10 % aller unbehandelten Fälle zeigen die oben
beschriebenen Erkrankungen des Herzens des Stadiums II. Auch die Herzbeschwerden
dauern nur wenige Wochen, können aber zurückkehren. In Europa kommt es etwas häufiger
zu schwereren, langfristigen Herzschäden mit Herzerweiterungen und Herzschwäche
(Dilatative Kardiomyopathie) als in den USA.
(A.Steere, Lyme borreliosis in Harrison's Principles of Internal Medicine, 2002;
Hengge et al., Lancet, 2003).
Nur wenige Zeckenbisse führen zur
Lyme-Borreliose
Obwohl in Europa etwa jede 5. Zecke Borrelien-infiziert ist (regional stark
unterschiedlich), gehen Schätzungen davon aus, dass eine Borrelien-Erkrankung des
Menschen nur nach etwa einem von 20 Zeckenbissen entsteht. Je rascher die Zecke entfernt
wird, desto geringer ist das Risiko. Saugt die Zecke weniger als 24h, ist das Risiko
gering (J.Piesman, Journal of Infectious Diseases, 1993).
Aber leider weiß man meist nicht, wie lange die Zecke schon gesaugt hat.
Die Diagnose
Prinzipiell erfolgt die Diagnose durch die Beurteilung der Beschwerden, Krankheitszeichen
und Krankengeschichte des Patienten in Kombination mit den Ergebnissen von Laborbefunden.
Bei der Laboruntersuchung der Lyme-Borreliose gibt es so wie bei vielen anderen
Infektionserkrankungen vor allem 2 Möglichkeiten:
|
|
|
| |
|
|
DER NACHWEIS
VON
BORRELIEN-
ANTIKÖRPERN: |
|
Der Nachweis von
Borrelien-Antikörpern im Blut
Wenn ein Krankheitserreger (z.B. ein Bakterium oder Virus) bei uns eine Infektion
auslöst, dann bildet unsere Abwehr meistens Antikörper gegen diesen Erreger, um ihn zu
beseitigen. Findet man solche Antikörper in unserem Blut oder in anderen
Körperflüssigkeiten, ist dies ein Hinweis auf einen Infektion mit genau diesem Erreger.
Und das nützt man in der Labormedizin aus, um Infektionen und deren Ursache zu erkennen.
Prinzipiell funktioniert das auch bei der Lyme-Borreliose so. Findet man Antikörper gegen
Borrelien, ist das ein Hinweis auf eine Borrelieninfektion. Aber leider sagen uns
Borrelien-Antikörper meist nichts darüber, ob die Borreliose noch aktiv ist oder ob sie
vielleicht schon seit Jahren völlig ausgeheilt ist. In beiden Fällen kann man
Borrelienantikörper finden.
Darüber hinaus gibt es noch das Problem, dass selten aber doch Borreliose-Fälle ohne
nachweisbare Antikörper vorkommen.
Wann werden die Borrelien-Antikörper
gebildet?
Antikörper gegen Borrelien findet man etwa 3 Wochen nach der Infektion (nach dem
Zeckenbiss). Und zwar eine bestimmte Klasse von Antikörpern, sog. IgM-Antikörper
("Frühantikörper"). Nach etwa 6 Wochen findet man dann auch IgG-Antikörper
gegen Borrelien. Die IgM-Antikörper können verschwinden oder auch jahrzehntelang weiter
nachweisbar bleiben. IgG-Antikörper bleiben meist nachweisbar.
Dem entsprechend findet man im Stadium I der Erkrankung nur in einem Teil der Fälle
Antikörper im Blut (nur IgM oder IgM und IgG). Im Stadium II sind in den
meisten Fällen (bis 90%) Antikörper nachweisbar, im Stadium III bei fast allen
Fällen (fast 100%).
(B.Wilske et al., Lyme-Borreliose in: Qualitätsstandards in der
mikrobiologisch-infektiologischen Diagnostik. Urban&Fischer Verlag, 2000)
Wann bestimmt man Borrelien
Antikörper im Blut?
Borrelien-Antikörper sollten bei begründetem Verdacht auf Lyme-Borreliose bestimmt
werden.
Die 2-Stufen-Diagnostik der
Laborbestimmung von Borrelien-Antikörpern
Die Antikörperbestimmung bei Borreliose ist nicht ohne
Probleme. Für möglichst aussagekräftige und gültige Befunde wird ein 2
Stufen-Verfahren empfohlen (und zwar sowohl für IgM- als auch für IgG-Antikörper):
1. Stufe: der Suchtest (für IgM- und
IgG-Antikörper)
In einer ersten Stufe bestimmt man die Borrelien-Antikörper im Blut des Patienten mit
einem sehr sensiblen Test, der nur wenige Borrelienfälle übersieht. Das ist meist ein
sog. ELISA-Test, ein relativ einfaches Routine-Verfahren.
- Ist dieser Test negativ, dann sind mit sehr hoher
Wahrscheinlichkeit keine Borrelien-Antikörper im Blut vorhanden und es liegt mit hoher
Wahrscheinlichkeit keine Borrelien-Erkrankung vor. Wenn die Krankheit erst seit Kurzem
besteht, kann der Test nach 2 - 4 Wochen wiederholt werden.
- Ist dieser Test positiv oder unklar
wird in den allermeisten Fällen der Bestätigungstest angeschlossen.
2. Stufe: der Bestätigungstest (für IgM- und
IgG-Antikörper)
In der zweiten Stufe wird ein aufwändigerer Test durchgeführt, der wenig falsch positive
Resultate hat. Ist dieser positiv, dann liegt mit hoher Wahrscheinlichkeit wirklich ein
Borrelien-Antikörper vor, und nicht irgendein kreuz-reagierender, anderer Antikörper.
Ein solcher Test ist der sog. Immunoblot-Test für Borrelien-Antikörper.
- Ist der Immunoblot negativ, dann war der ELISA-Test
höchstwahrscheinlich falsch positiv und es sind keine Borrelien-Antikörper und mit hoher
Wahrscheinlichkeit auch keine Borrelien-Erkrankung vorhanden.
Wenn trotz negativem Test der Verdacht auf Lyme-Borreliose weiter besteht kann der
Test nach 3 - 4 Wochen wiederholt werden (falls die Krankheit erst seit Kurzem
besteht) oder es können "Reservetests" angeschlossen werden (die z.B. andere
Borrelien-Arten als das Test-Reagenz enthalten).
- Ist der Immunoblot positiv, dann liegen
Borrelien-Antikörper vor.
- Ist der Immunoblot unklar, kann man noch
"Reservetests" zur Abklärung versuchen und/oder eine neuerliche Bestimmung in 2
Wochen durchführen.
Anmerkung: Der Immunoblot muss vom Labor richtig interpretiert werden,
um das Ergebnis schließlich "positiv" oder "negativ" zu nennen. Es
ist kein einfacher ja/nein-Test. Bei dieser Untersuchung weist man Antikörper gegen
verschiedene Teile der Borrelien nach. Und erst wenn in dem Test Antikörper gegen eine
bestimmte Anzahl von Teilen nachgewiesen werden, gilt der Immunoblot als
"positiv". In den USA sind z.B. Immunoblots für Borrelien-IgG-Antikörper mit
10 verschiedenen Borrelien-Teilen in Verwendung. Die IgG-Antikörper müssen sich an
mindestens 5 von den 10 binden sonst gilt der Immunoblot als "negativ". Auch
wenn sich 4 gebunden haben. Man darf das aber nicht immer unüberlegt befolgen. Hat man
bei einer ersten Untersuchung keinerlei Antikörper festgestellt, haben sich aber bei der
Kontrollprobe nach 4 Wochen IgG-Antikörper an 4 Borrelien-Teile gebunden, ist das dennoch
ein Hinweis darauf, dass eine Borrelien-Infektion abgelaufen ist. Auch wenn man die
geforderte Zahl von 5 Bindungen nicht erreicht hat. Darüber hinaus sind nicht alle
Antikörper gleich wichtig. Antikörper gegen bestimmte Borrelia-Teile sind wichtiger als
andere. Auch die Menge an vorhandenem der Antikörper muss beachtet werden. In Europa
gelten zwar etwas andere Regeln für die Interpretation, das Prinzip ist aber das gleiche.
Daraus folgt, dass das Labor das Testergebnis interpretieren und im Befund erklären muss.
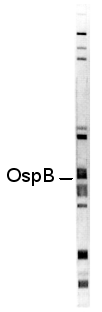 |
Beispiel eines Borrelien-Immunoblots
Auf den käuflichen Blot-Streifen sind die verschiedenen Borrelien-Teile nach ihrer
Größe aufgetrennt. Gibt man dazu Blutflüssigkeit eines Patienten, können sich
Borrelien-Antikörper an den Blot-Streifen binden. Das kann man sichtbar machen. Wo sich
ein Antikörper gebunden hat, tauchen sog. Banden auf. Jede Bande entspricht einem
bestimmten Borrelien-Teil.
Mit dem Blot kann man also erkennen, wie viele Borrelien-Antikörper da sind und
gegen welche Borrelien-Teile sie sich richten. Im Beispiel links sind Antikörper gegen
viele Borrelien-Teile vorhanden. Z.B. gegen das OspB, das Outer Surface Protein B der
Borrelie (also ein Teil der Borrelien-Oberfläche). |
Probleme der Antikörperbefunde 1: Falsche
Antikörperbefunde
Bei jedem Test gibt es sog. "falsch negative"
und "falsch positive" Ergebnisse. Das trifft in auch auf die
Borrelien-Antikörper-Tests zu:
- Falsch negative Ergebnisse (Patient hat die
Erkrankung, es sind aber keine Antikörper nachweisbar)
Ursachen:
- Es wurde zu früh getestet (Antikörper sind aber erst nach
etwa 3 Wochen eventuell auch erst später nachweisbar). Maßnahme: in 2-4 Wochen nochmals
testen.
- Nach einer erfolglosen Behandlung sind zwar die Antikörper
nicht aber die Krankheit verschwunden
- Der Labortest hat aus irgendeinem Grund versagt. Maßnahme:
anderen Test versuchen.
- Falsch positive Ergebnisse (Patient hat die
Erkrankung nicht, es sind aber Antikörper nachweisbar)
Ursachen:
- Kreuzreaktion: Antikörper gegen andere Infektionserreger
(z.B. Syphilis) reagieren auch mit den im Labortest verwendeten Borrelien-Bestandteilen.
Maßnahme: Bei positiven Borrelien-Antikörperbefunden Syphilis durch Syphilistest
ausschließen. Schließt zumindest eine Fehlerursache aus.
- Patienten mit Autoimmunerkrankungen (z.B. "Rheuma"
oder Lupus Erythematodes) können falsch positive Borrelien-Antikörperbefunde zeigen.
- Patienten mit Infektiöser Mononukleose, auch Pfeiffersches
Drüsenfieber genannt. Oder bei Herpes-Virusinfektion und manchen anderen
Virusinfekten. Maßnahme: auf Mononukleose oder andere Virusinfekte untersuchen.
Probleme der Antikörperbefunde 2:
Schwierige Beurteilung
Auch wenn der Antikörperbefund richtig und eindeutig ist, ist
die Bedeutung oft nicht klar.
- Borrelien-Antikörperbefund negativ
Bei korrekter Durchführung der Untersuchung, Verwendung empfindlicher Tests und
bei längerer Krankheitsdauer macht ein negativer Borrelien-Antikörper-Befund (also wenn
keine Antikörper gefunden werden) eine Lyme-Borreliose sehr unwahrscheinlich.
Nur bei kurz bestehender Erkrankung kann der Antikörperbefund häufiger negativ
sein (Stadium I).
Wie einleitend erwähnt, gibt es aber (sehr selten) Borreliose-Fälle ohne nachweisbare
Antikörper im Blut.
- Borrelien-Antikörperbefund positiv
Aktive Lyme-Borreliose oder überstandene, vergangene Lyme-Borreliose.
Borrelien-Antikörper beweisen nicht, dass wirklich eine aktive Borreliose
vorliegt. Gerade in Gebieten in denen infizierte Zecken häufig sind, findet man bei einem
großen Teil der gesunden Bevölkerung (ca. 10%) positive Antikörperbefunde. Vor allem
IgG-Antikörper aber auch IgM-Antikörper können nach von selbst ausgeheilten oder
erfolgreich behandelten Infektionen positiv bleiben.
Beispiel: Patient hatte mit 25 eine Lyme-Borreliose, die aber völlig ausgeheilt
ist. Borrelien-Antikörper sind aber auch nach überstandener Infektion und nach völliger
Ausheilung eventuell jahrzehntelang nachweisbar. Mit 40 bekommt der Patient eine
rheumatische Erkrankung mit Gelenksentzündungen. Man denkt auch an Borreliose-Folgen,
bestimmt die Antikörper und findet sowohl IgG- als auch IgM-Antikörper. Die haben aber
mit der jetzigen Gelenksentzündung gar nichts zu tun. Der positive Antikörperbefund
beweist daher noch lange nicht, dass eine Borrelien-Erkrankung tatsächlich die Ursache
der Gelenksbeschwerden ist.
Dies macht klar, warum eine Entscheidung bezüglich Diagnose und
Therapie sich nicht nur auf Borrelien-Laborbefunde stützen darf.
Zeigen Borrelien-Antikörper der
Klasse IgM eine frische oder aktive Infektion an?
Nein. Bei vielen anderen Infektionserkrankungen sind IgM-Antikörper nur
in den Anfangsstadien der Infektion vorhanden und nur die IgG-Antikörper bleiben länger
nachweisbar. Daher zeigt ein positiver IgM-Antikörperbefund bei diesen Erkrankungen eine
frische Infektion an. Bei der Borreliose ist das anders, nicht nur die IgG, auch die IgM
können nach einer abgelaufenen Borrelioseinfektion jahrzehntelang im Blut nachweisbar
bleiben. Über isolierte IgM-Antikörper siehe nächsten Punkt.
Was können "isolierte"
IgM-Borrelien-Antikörper bedeuten?
Isoliert heißt: man findet nur IgM-Borrelienantikörper, aber keine IgG.
Auch das ist kein sicherer Beweis für eine frische Infektion.
Ursachen isolierter IgM-Antikörper sind:
- Anfangsphase einer Borreliose (frische Infektion),
- Falsch positiv (d.h. positiv obwohl keine Borreliose vorliegt). Kommt
vor, selbst wenn man einen Immunoblot-Test durchführt. Ursachen: andere Virusinfektionen
(Mononukleose, Herpes), rheumatische Erkrankungen (z.B. "Rheuma", Systemischer
Lupus Erythematodes. Manchmal findet man aber keine Ursache.
Anhaltspunkt für falsch positive IgM: Bleiben IgM-Borrelien-Antikörper länger als 4-6
Wochen nach dem Zeckenbiss isoliert positiv (kommt also 4-6 Wochen kein IgG dazu), werden
sie höchstwahrscheinlich falsch positiv sein.
Eine späte Lyme-Erkrankung (Stadium III aber auch
Stadium II) ist bei isoliertem IgM-Befund in jedem Fall extrem unwahrscheinlich.
Was können "isolierte"
IgG-Borrelien-Antikörper bedeuten?
Isoliert heißt: man findet nur IgG-Borrelienantikörper, aber keine IgM.
Das ist nicht außergewöhnlich.
Ursachen isolierter IgG-Antikörper:
- Länger bestehende Infektion
(IgM-Antikörper können vorhanden sein, können aber auch fehlen)
- Mit oder ohne Behandlung überstandene Infektion
(IgM-Antikörper können vorhanden sein, können aber auch fehlen)
- Nochmalige Infektion (=Reinfektion; Borreliose kann man mehrmals
bekommen).
Nochmalige Infektion läuft oft ohne IgM-Antikörper ab.
Kann man durch mehrmalige Bestimmung
der Antikörper einen Hinweis auf eine echte (aktive) Lyme-Borreliose bekommen?
Ja. Wenn bei einem Patienten zuerst keine IgG-Antikörper nachweisbar,
sich diese bei der nächsten Blutabnahme aber nachweisen ließen. Wenn man also den
Übergang von Negativität zur Positivität, die sog. Serokonversion, beobachten kann. Die
IgG-Serokonversion spricht für das Vorliegen einer echten Lyme-Borreliose-Erkrankung.
(L.H.Sigal, American Journal of Medicine, 2003)
Auch ein starker Anstieg des Antikörper-Spiegels (man nennt das bei Antikörpern
"Titer") auf das 4-fache oder mehr kann ein Hinweis auf eine aktive
Lyme-Borreliose sein.
Das heißt aber nicht unbedingt, dass eine schwere Erkrankung vorliegt. Auch bei
unbemerkten, leichten Borrelien-Infektionen kommen Serokonversionen oder ein starkes
Ansteigen des Antikörper-Titers vor.
(Bunikis J et al., Medical Clinics of North America, 2002)
Kann ein Sinken des Antikörper-Titers
als Zeichen einer erfolgreichen Antibiotika-Behandlung gewertet werden?
Nein, jedenfalls nicht als verlässliches Zeichen. Es gibt Fälle
erfolgloser Behandlung, die Antikörper-negativ werden. Andererseits bleiben bei vielen
ausgeheilten Fällen Antikörper (IgG aber vielfach auch IgM) jahrzehntelang nachweisbar.
Anzeiger für eine erfolgreiche Behandlung ist die Besserung der Beschwerden des
Patienten.
Sagt die Höhe des Antikörper-Titers
etwas über die Schwere der Erkrankung aus?
Nein. Die Antikörper sind ja Teil unserer Abwehrreaktion gegen den Erreger. Ein hoher
Titer heißt daher nicht schwere Erkrankung.
Bezüglich Antikörper in der Gehirn-Rückenmark-Flüssigkeit
(Liquor) siehe Bereich Untersuchungen im Liquor. |
|
|
| |
|
|
DER
NACHWEIS
VON
BORRELIEN: |
|
| DER NACHWEIS VON
BORRELIEN Der Nachweis von Borrelien ist
nicht einfach und bleibt speziellen Fragestellungen vorbehalten.
Beispiele
- Wenn der Verdacht auf Lyme-Borreliose besteht, die Antikörpersuche
aber negativ war.
- Wenn man eine Borreliose des Nervensystems vermutet, die
Borrelien-Antikörper, auch die im Liquor (=Gehirn-Rückenmark-Flüssigkeit), keinen
sicheren Hinweis brachten.
- Wenn bei einer Gelenkserkrankung eine Borrelien-Infektion als Ursache
vermutetet wird, die Antikörper im Blut dies aber nicht beweisen können (denn die sind
ja auch bei ausgeheilten Infektionen vorhanden). Dann kann man einen Nachweis des Erregers
in der Gelenksflüssigkeit oder in einer Gewebsprobe versuchen.
- Bei Patienten mit Immunschwächen (wenn sie keine Antikörper mehr
bilden können).
- Wenn Hauterscheinungen nicht sicher als Lyme-Erkrankung zu erkennen
sind, dann kann man aus Gewebsproben den Erreger nachzuweisen versuchen.
Methoden:
Für den Nachweis von Borrelien kommen vor allem 2 Verfahren in Betracht: die
Borrelien-Kultur und PCR. Jede hat ihre Vor- und Nachteile.
1. Die Borrelien-Kultur
Dabei wird Untersuchungsmaterial (Hautgewebsprobe, Blut, Liquor, Gelenksflüssigkeit) in
eine spezielle Nährflüssigkeit gebracht in der Borrelien sich vermehren können. Danach
kann man sie einfach nachweisen.
Vorteil der Borrelien-Kultur: wenn man Borrelien mit Kultur nachweisen
kann, ist das der Beweis einer aktiven Lyme-Borreliose. Auch deswegen, weil sich nur
lebendige Borrelien in der Kultur vermehren können.
Nachteile: der Nachweis von Borrelien im Blut gelingt meist nur in den
ersten 2-3 Wochen der Erkrankung. Im Liquor (Gehirn-Rückenmark-Flüssigkeit) gelingt der
Borreliennachweis selten, in der Gelenksflüssigkeit praktisch nie.
Die Borrelien-Kultur ist überdies eine relativ schwierige Methode, auch der
Probentransport ins Labor ist nicht unkritisch.
Aus all diesen Gründen wird die Borrelien-Kultur nur mehr sehr selten durchgeführt.
Führt man sie dennoch durch, ist ihr Ergebnis folgendermaßen zu deuten:
- Positiv: aktive Lyme-Borreliose liegt vor
- Negativ: geringe Aussage, Lyme-Borreliose kann
dennoch vorliegen.
2. Die Borrelien-PCR
Die PCR ist ein sehr empfindliches Verfahren, bei
dem Teile der Borrelien-DNA (die Trägerin der Erbinformation) vermehrt und dann auf
verschiedene Weise sichtbar gemacht werden. Dadurch können schon kleine Borrelien-Mengen
nachgewiesen werden.
Das Problem ist aber, dass Borrelien in vielen Phasen der Lyme-Borreliose im zugänglichen
Untersuchungsmaterial (z.B. Blut, Liquor) nicht oder in zu geringer Zahl (selbst für die
PCR) vorhanden sind. Deswegen schließt ein negativer PCR-Befund eine Borreliose auf
keinen Fall aus. Ein weiterer Nachteil ist, dass die Methode auch bei Vorhandensein von
abgestorbenen Bakterien positiv werden kann. Man hat positive Befunde auch bei
ausgeheilter Borreliose gefunden. Das heißt, dass im Gegensatz zur Borrelien-Kultur eine
positive PCR eine aktive Lyme-Borreliose nicht mit letzter Sicherheit beweist.
Deutung des Befundes:
- Positiv: spricht für Lyme-Borreliose, beweist diese
aber im Gegensatz zur Borrelien-Kultur nicht sicher (ausgeheilte Infektionen, falsch
positive Resultate)
- Negativ: geringe Aussage, Lyme-Borreliose kann
dennoch vorliegen.
Anwendung der PCR bei der Diagnose
Auf Grund der genannten Einschränkungen sind es einstweilen nur spezielle
Fragestellungen, bei denen man die PCR einsetzt:
- PCR der Gelenksflüssigkeit (oder einer Gewebsprobe aus dem
Gelenk)
Die Lyme-Borreliose führt manchmal zur Gelenksentzündung (Arthritis) meist größerer
Gelenke. Dabei dürfte zuerst die Infektion selbst die Gelenksentzündung auslösen,
später kann aber auch eine durch die Infektion ausgelöste Autoimmunreaktion die
Gelenksentzündung verursachen. Das heißt, dass dann unsere eigene Abwehr die
Gelenksentzündung verursacht.
Ist noch die Infektion die Ursache, kann eine Behandlung mit Antibiotika helfen, ist die
Entzündung aber schon autoimmun-bedingt, ist eine Antibiotikabehandlung sinnlos. Eine
positive Borrelien-PCR aus der Gelenksflüssigkeit oder einer Gewebsprobe spricht sehr
dafür, dass noch eine Borrelien-Infektion vorliegt. Eine negative PCR schließt aber eine
Infektion nicht sicher aus.
Man führt diese Untersuchung meist nach einer erfolglosen Antibiotikabehandlung einer
vermeintlich durch Borreliose verursachten Arthritis durch. Ein positives Resultat kann
einen neuerliche Antibiotikabehandlung rechtfertigen.
- PCR der Gehirn-Rückenmark-Flüssigkeit
Findet man Borrelien, spricht das für eine Lyme-Borreliose des Nervensystems
(Neuroborreliose). Findet man keine, sagt das fast gar nichts, weil die PCR in sehr vielen
Fällen falsch negativ ist.
Die Borrelien-PCR steht aber erst am Anfang. Die Bedeutung der PCR
für die Diagnose der Lyme-Borreliose könnte sich in den nächsten Jahren durchaus
vergrößern.
Sensitivität
("Erkennungsraten") beim Nachweis
von Borrelia-Erregern
| |
Borrelien-Kultur |
Borrelien-PCR |
Haut-Gewebsprobe
(Wanderröte, Acrodermatitis
chronica atrophicans) |
50 - 70 % |
50 - 70 % |
Gelenksflüssigkeit
(Lyme-Arthritis) |
Kultur-Nachweis
gelingt fast nie |
50 - 70 % |
Gehirn-Rückenmark-
Flüssigkeit (Liquor)
(Neuroborreliose, Stadium II) |
10 - 30 % |
10 - 30 % |
(B.Wilske et al.,
Lyme-Borreliose in: Qualitätsstandards in der
mikrobiologisch-infektiologischen Diagnostik. Urban&Fischer
Verlag, 2000) |
|
|
|
| |
|
|
UNTER-
SUCHUNGEN
IM LIQUOR
(=GEHIRN-
RÜCKENMARK-
FLÜSSIGKEIT): |
|
Allgemeines
Die Erscheinungen und Beschwerden bei
Borrelien-Erkrankung des Nervensystems (Neuroborreliose) sind vielfältig und erlauben oft
keine eindeutige Diagnose. Auch die Bestimmung der Borrelien-Antikörper im Blut liefert
oft keine schlüssige Antwort. Man versucht daher, durch Laboranalyse des Liquors das
Vorliegen einer Neuroborreliose abzuklären. Dabei kann man einmal durch eine
Routine-Liquoranalyse das Vorliegen einer Entzündung im Gehirn-Rückenmarksbereich
nachweisen (weiße Blutkörperchen im Liquor, Eiweißerhöhung). Man kann ferner die
Borrelienantikörper im Liquor messen und versuchen, den Erreger selbst im Liquor zu
finden (PCR, Liquor-Kultur). Der Erregernachweis gelingt aber nur bei einem Teil der
Neuroborreliose-Fälle.
Gewinnung von Liquor
Liquor wird durch Punktion (Einstich) im Bereich der Wirbelsäule gewonnen.
Routine-Liquorbefund
Wird bei Verdacht auf Neuroborreliose durchgeführt.
Man findet meist ein entzündliches Bild: erhöhte Zellzahl,
vorwiegend Lymphozyten und Monozyten (das sind bestimmte weiße Blutkörperchen), Eiweiß erhöht. Der Routine-Liquorbefund kann aber
auch normal sein.
Bestimmung von Borrelien-Antikörpern
im Liquor (IgG und bei Kindern unbedingt auch IgM)
Besteht der Verdacht auf einen Befall des Zentralnervensystems (Neuroborreliose) kann die
gleichzeitige Bestimmung der Antikörper in Blut und Gehirn-Rückenmark-Flüssigkeit
(Liquor) helfen, dies abzuklären. Bei Neuroborreliose werden nämlich in den meisten
Fällen Antikörper auch im Zentralnervensystem produziert, was man durch Vergleich der
Antikörper-Spiegel in der Blutflüssigkeit und im Liquor erkennen kann.
Was spricht für Neuroborreliose: Entweder findet man im Liquor
Borrelien-Antikörper, die man im Blut nicht gefunden hat. Oder man findet im Liquor
unerwartet viel, also mehr als vom Blut in den Liquor übergetreten sein kann (ein
bisschen Antikörper tritt auch normalerweise in den Liquor über. Es lässt sich aber
berechnen, ob dieses normale Maß überschritten ist). Beides spräche dafür, dass im
Gehirn-Rückenmarksbereich Borrelien-Antikörper produziert wurden. Und das wiederum
spricht für das Vorliegen einer Neuroborreliose.
Auch ein vergleichender Immunoblot in Blutflüssigkeit und Liquor macht Sinn:
findet man im Liquor Antikörper gegen mehr Borrelien-Teile als in der Blutflüssigkeit,
dann spricht das für eine Neuroborreliose.
Eine Vermehrung von Borrelin-Antikörpern im Liquor (im Vergleich zum Blut) kann
allerdings noch Jahre nach erfolgreicher Behandlung nachweisbar bleiben und ist daher kein
guter Anzeiger für den Erfolg oder Misserfolg einer Behandlung.
PCR des Liquors
Findet man mit Hilfe der PCR Borrelien im Liquor, spricht das für eine Lyme-Borreliose
des Nervensystems (Neuroborreliose). Findet man keine, sagt das fast gar nichts, weil die
PCR in sehr vielen Fällen falsch negativ ist.
Kultur des Liquors
Wird nur sehr selten durchgeführt. Erkennungsrate (Sensitivität) für Neuroborreliose
nicht höher als bei PCR, aber kompliziertere Methode.
Vorteil wäre, dass nur lebendige Borrelien in der Kultur positiv sind, während die PCR
auch bei Vorliegen von ausschließlich abgestorbenen Borrelien positiv wird.
|
|
|
| |
|
|
|
Entfernung der Zecke
Hat zwar mit der Diagnose nichts zu tun, aber weil manche vielleicht mit einer Zecke am
Körper versehentlich auf diese Seite stoßen, möchten wir diese Informationen hier
anführen. Die Zecke soll mit einer dünnen Pinzette
parallel zur Haut und so nahe wie möglich an der Haut gefasst und gerade herausgezogen
werden.
Kein Drehen der Zecke. Unbedingt vermeiden muss man das Quetschen
des Zeckenkörpers (wie das sogar mit manchen "Zeckenzangen" passiert), dabei
könnten Borrelien erst in die Wunde gelangen.
Auch ein "Betäuben" der Zecke mit Öl, Klebstoff oder sonstigen Mitteln wird
nicht empfohlen.
(U.R. Hengge, Lancet Infectious Diseases, 2003; Helfricht/Krickau, Die
Zecken-Borreliose, Econ-Ullstein-List Verlag, 2000)
Wenn ein Stück in der Haut
zurückbleibt?
Das ist nicht weiter tragisch, man kann es zurücklassen. Versucht man es zu entfernen,
kann das zu Verletzungen und örtlichen Infektionen führen. Es wird mit der Zeit von
selbst entfernt.
(U.R. Hengge, Lancet Infectious Diseases, 2003)
| Die folgenden Fragen behandeln sehr
umstrittene Themenbereiche. Im Einzelfall muss der zugezogene Arzt entscheiden, was das
beste für den Patienten ist. Sollte
man nach einem Zeckenbiss vorbeugend Antibiotika nehmen?
Wird nicht empfohlen, selbst wenn man in Gebieten mit hoher
Borrelien-Durchseuchung der Zecken war (d.h. wo viele Zecken Borrelien im Darm haben). Das
Risiko von Schäden, die die unnötige Antibiotikabehandlungen verursachen könnten, wird
größer eingeschätzt als der Nutzen einer frühzeitigen Behandlung in den wenigen
Fällen, bei denen es tatsächlich zu einer Infektion kommt.
(U.R. Hengge, Lancet Infectious Diseases, 2003)
Sollte man die Zecke auf Borrelien
untersuchen?
Mit PCR-Analyse würden sich
die Borrelien in der Zecke nachweisen lassen. Wird wegen der geringen
Ansteckungswahrscheinlichkeit nicht empfohlen.
(U.R. Hengge, Lancet Infectious Diseases, 2003)
Sollte man gleich nach einem Zeckenbiss nach
Borrelien-Antikörpern im Blut suchen?
Das wird teilweise so gehandhabt (eine Blutabnahme nach dem Biss, eine
6 bis 8 Wochen später), obwohl es Experten für nicht notwendig halten.
(U.R. Hengge, Lancet Infectious Diseases, 2003) |
|
|
|
| |
|
|



